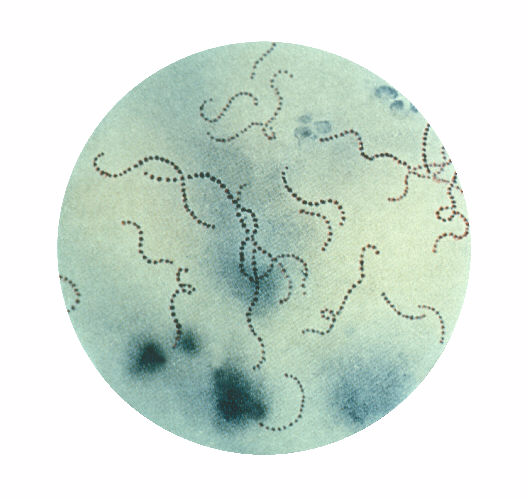
Streptococcus pyogenes pertenece a la familia Streptococcaceae. Es una bacteria Gram positiva, normalmente anaerobia facultativa, catalasa negativa, inmóvil, de forma esférica y con un diámetro inferior a 2 micras. Se suele agrupar formando cadenas de dos (diplococos) o más bacterias.
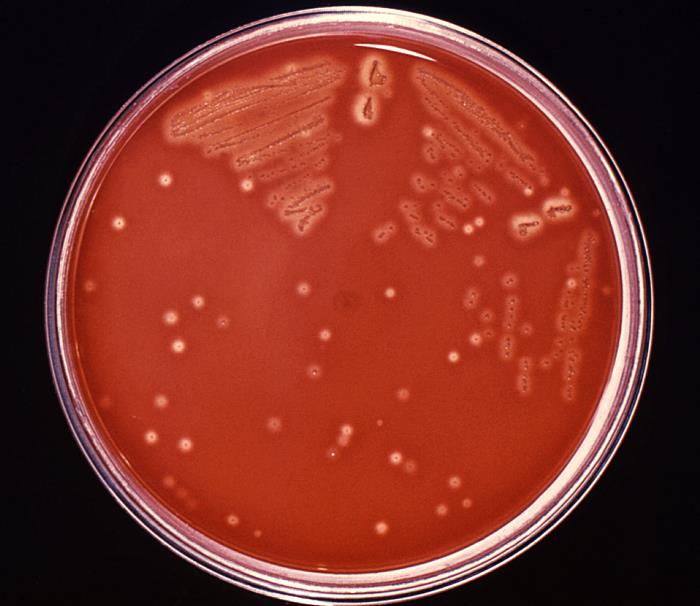
Es bastante exigente desde el punto de vista nutricional, por lo que se cultiva en medios de agar sangre, en los que crece formado colonias blancas o grises, rodeadas de una zona de hemólisis completa (b) producida por la acción de hemolisinas.
Se conocen unas 60 cepas, algunas de las cuales tienen una cápsula de ácido hialurónico que es, antigénicamente, indistinguible del ácido hialurónico del tejido conjuntivo de los mamíferos.
Viabilidad, propagación y transmisión
Reservorio
Piel, lesiones y mucosa orofaríngea, genital y anal de humanos.
Hospedadores
Humanos y bovinos.
Dosis Infectiva Mínima (DIM)
Se desconoce en la actualidad.
Supervivencia ambiental
En el ambiente puede sobrevivir en superficies secas de 3 días a 6 meses y en alimentos como: la leche cruda y pasteurizada, unas 96 horas; la mantequilla, unas 48 horas y las ensaladas y helados, varios días.
Formas de resistencia
No presenta formas de resistencia.
Mecanismo de propagación y transmisión
La transmisión se produce principalmente de persona a persona a través del contacto de las mucosas con gotitas aerosolizadas, generadas al hablar, toser o estornudar personas infectadas.
Otros mecanismos de transmisión son el contacto de las mucosas con objetos recientemente contaminados con secreciones respiratorias de personas infectadas (vasos, platos, ropa); el contacto con las llagas o las lesiones de la piel causadas por la bacteria, como en el caso del impétigo; y la ingesta de alimentos contaminados (leche, helados, verdura y huevos).
También se puede producir la transmisión por la contaminación de heridas o lesiones de la piel, lo cual conduce normalmente a una fascitis necrotizante.
Aunque el principal foco de transmisión son los pacientes en la etapa agua de la enfermedad, las personas portadoras asintomáticas también pueden transmitirla, por contacto con la zonas corporales colonizadas, principalmente la mucosa orofaríngea, genital, anal y la piel.
La transmisión de los animales (principalmente bovinos) al hombre es posible, normalmente, por la ingesta de leche cruda procedente de vacas con las mamas infectadas por humanos (zoonosis inversa humano-animal-humano).
Vías de entrada
Mucosa. Dérmica. Parenteral. Digestiva.
Distribución geográfica
Mundial.
Efectos sobre la salud
Grupo de riesgo
2 T
(Ver Anexo II RD 664/1997 )Infección
Esta bacteria causa un amplio espectro de enfermedades, principalmente la faringitis estreptocócica, que se caracteriza por dolor de garganta, fiebre, amígdalas agrandadas, exudado blanquecino faringoamigdalar, adenopatía cervical y malestar. También puede causar: escarlatina, caracterizada por un sarpullido rosáceo y fiebre; impétigo, que es una infección de las capas superficiales de la piel, que cursa de forma indolora, sin fiebre y con formación de vesículas, pústulas y finalmente costras; y neumonía.
Otras infecciones que puede causar con menor frecuencia son: septicemia, otitis media, mastitis, sepsis, celulitis, erisipela, miositis, osteomielitis, artritis séptica, meningitis, endocarditis, fiebre puerperal, pericarditis e infecciones neonatales.
Las infecciones más graves que causa son: el síndrome del shock tóxico estreptocócico (caracterizado por hipotensión y fallo multiorgánico), la fiebre reumática aguda, glomerulonefritis posestreptocócica y fascitis necrosante o gangrena estreptocócica hemolítica (infección profunda del tejido subcutáneo con destrucción de la fascia y la grasa, por lo que se la conoce como “bacteria comedora de carne”).
Efectos alérgicos (Ver Anexo II RD 664/1997 ) / (Ver Allergen )
No se han descrito
Efectos tóxicos (Ver Anexo II RD 664/1997 )
La bacteria produce varias enzimas y exotoxinas que contribuyen a su patogenicidad como: las exotoxinas pirogénicas o superantígenos, con propiedades citotóxicas y relacionadas con distintas manifestaciones clínicas como la fiebre escarlata, la fiebre reumática y el shock tóxico estreptocócico; y las estreptolisinas O y S con capacidad citolítica y hemolítica (4).
Efectos cancerígenos (Ver International Agency for Research On Cancer - IARC )
No se han descrito
Efectos en la maternidad
En raras ocasiones la colonización genital y/o anal de la mujer embarazada puede producir infección puerperal, corioamnionitis y transmisión vertical al feto o al recién nacido (2) (3) (7).
Los principales daños para el recién nacido son la infección de las partes blandas (onfalitis, celulitis) y, ocasionalmente, la infección sistémica, neurológica y síndrome del shock tóxico (2) (3).
Enfermedad
| CIE-10 | Nombre | Enfermedad de Declaración Obligatoria |
|---|---|---|
| A49.1 | Infección estreptocócica, localización no especificada | No |
Actividades laborales con riesgo
Clasificación Nacional de Actividades Económicas (CNAE)
| CNAE 2009 | Descripción |
|---|---|
| A0141 | Explotación de ganado bovino para la producción de leche |
| C1054 | Preparación de leche y otros productos lácteos |
| P8424 | Orden público y seguridad |
| P8425 | Servicios de extinción de incendios |
| Q8510 | Educación preprimaria |
| Q8520 | Educación primaria |
| R8610 | Actividades hospitalarias |
| R8621 | Actividades de medicina general y de medicina familiar y comunitaria |
| R8622 | Actividades de otras especialidades médicas |
| R8623 | Actividades odontológicas |
| R8699 | Otras actividades sanitarias n.c.o.p. |
| R8710 | Asistencia en establecimientos residenciales con cuidados sanitarios |
| R8720 | Asistencia en establecimientos residenciales para personas que padecen una enfermedad mental o una drogodependencia o que han recibido un diagnóstico al respecto |
| R8731 | Asistencia en establecimientos residenciales para personas mayores |
| R8732 | Asistencia en establecimientos residenciales para personas con discapacidad física |
| R8811 | Actividades de servicios sociales sin alojamiento para personas mayores |
| R8812 | Actividades de servicios sociales sin alojamiento para personas con discapacidad |
| R8891 | Actividades de cuidado diurno de niños |
| T9621 | Peluquerías y barberías |
Clasificación Nacional de Ocupaciones (CNO)
| CNO 2011 | Descripción |
|---|---|
| 2111 | Médicos de familia |
| 2112 | Otros médicos especialistas |
| 2121 | Enfermeros no especializados |
| 2122 | Enfermeros especializados (excepto matronos) |
| 2240 | Profesores de enseñanza primaria |
| 2251 | Maestros de educación infantil |
| 2252 | Técnicos en educación infantil |
| 2311 | Profesores de educación especial |
| 3311 | Técnicos en radioterapia |
| 3312 | Técnicos en imagen para el diagnóstico |
| 5611 | Auxiliares de enfermería hospitalaria |
| 5612 | Auxiliares de enfermería de atención primaria |
| 5622 | Técnicos de emergencias sanitarias |
| 5629 | Trabajadores de los cuidados a las personas en servicios de salud no clasificados bajo otros epígrafes |
| 5710 | Trabajadores de los cuidados personales a domicilio |
| 5721 | Cuidadores de niños en guarderías y centros educativos |
| 5722 | Cuidadores de niños en domicilios |
| 5811 | Peluqueros |
| 5910 | Guardias civiles |
| 5921 | Policías nacionales |
| 5922 | Policías autonómicos |
| 5923 | Policías locales |
| 6201 | Trabajadores cualificados en actividades ganaderas de vacuno |
| 7704 | Trabajadores del tratamiento de la leche y elaboración de productos lácteos (incluidos helados) |
Prevención y control
Desinfectantes
Hipoclorito sódico al 1 %, glutaraldehído al 2 %, etanol al menos al 70 %, propanol al 70 %, ácido peracético al 2 %, peróxido de hidrógeno del 3-6 % y yodo al 0,16 %.
Inactivación física
Inactivación por calor húmedo a 121 ºC durante al menos 15 minutos y por calor seco a 170 ºC durante al menos una hora.
Antimicrobianos
Betalactámicos (penicilina), macrólidos (eritromizina, azitromicina), clindamicina, lincomicina, vancomicina, rifampicina.
Vacunación
No disponible
Medidas preventivas generales
Buenas prácticas de higiene: aseo personal, lavado de manos, evitar tocarse la cara o las mucosas con las manos o el guante sucio. Limpieza y desinfección de cortes, arañazos o heridas en la piel, evitar el contacto de las mismas con elementos contaminados. Cubrir las heridas con apósitos estériles e impermeables. Utilizar ropa de trabajo y equipos de protección individual, en la medida de lo posible, resistentes a la perforación.
Diseño adecuado de los locales de trabajo, con superficies impermeables, lisas y fáciles de limpiar. Adecuado mantenimiento, limpieza, desinfección y/o esterilización de herramientas, equipos y superficies.
Evitar o reducir el uso de herramientas cortantes o punzantes, en caso necesario, utilizarlas con las debidas protecciones y precauciones.
Para impedir la propagación de la enfermedad, es recomendable que los trabajadores sean separados del trabajo hasta la finalización del periodo contagioso. Además, la persona infectada debe protegerse siempre que tosa con pañuelos desechables, lavarse frecuentemente las manos, sobre todo después de toser o estornudar y antes de preparar alimentos o de comer.
Para evitar la transmisión del hombre a los animales y viceversa, se debe extremar la higiene en la práctica del ordeño mediante la limpieza y desinfección de los locales, los equipos de trabajo (ordeñadora) y las ubres del animal (las tetillas deben limpiarse y desinfectarse antes del ordeño); además, los ordeñadores deben usar guantes. También debe evitarse el consumo de leche cruda.
Precauciones en centros sanitarios
En el ámbito sanitario y hospitalario se deberán adoptar las Precauciones Estándar y, además, las Precauciones por Gotas y por Contacto en función de la manifestación clínica de la infección como indica la siguiente tabla (6) (12):
| Infección | Tipo de Precaucion | Duración |
|---|---|---|
| Neumonía, faringitis, escarlatina o enfermedad invasiva. |
Estándar + Gota. |
Durante 24 horas tras el inicio del tratamiento. |
| Endometritis (sepsis puerperal). |
Estándar. |
|
| Infección de la piel, herida o quemadura localizada. |
Estándar. |
|
| Infecciones de la piel, abscesos, heridas o quemaduras extensas sin cubrir. |
Estándar + Contacto + Gota si se sospecha de enfermedad invasiva. |
Durante 24 horas tras el inicio del tratamiento. |
| Síndrome del Shock tóxico |
Estándar + Gota. |
Durante las primeras 24 horas tras el inicio del tratamiento. |
EPI
Protección de las manos: guantes de protección frente a microorganismos en caso de contacto o manipulación de materiales potencialmente infecciosos y de cierta resistencia mecánica en caso de riesgo de corte o abrasiones.
Protección respiratoria: mascarillas autofiltrantes tipo FFP2, preferiblemente FFP3 para operaciones en las que se generen bioaerosoles. En los procedimientos o téc-nicas que no generen bioaerosoles se pue¬de utilizar mascarilla quirúrgica impermea¬ble o resistente a salpicaduras, según UNE-EN 14683 (la mascarilla quirúrgica impermeable no está certificada como EPI).
Protección ocular o facial: gafa de protección de montura universal en caso de riesgo de contacto accidental mano/guante contaminado-ojo, o pantalla de protección facial (símbolo de marcado en montura: 3) en caso de riesgo de exposición a salpicaduras.
Seguridad en laboratorio
Nivel de contención: 2
Los principales riesgos son la inhalación de bioaerosoles infecciosos y la contaminación de lesiones.
Los especímenes o muestras más peligrosas son: secreciones respiratorias, exudados de las lesiones cutáneas y sangre.
Se requieren las prácticas y la contención de un nivel 2 de bioseguridad para realizar cultivos o para manipular muestras o animales infectados. Utilizar cabina de seguridad biológica, cuando se puedan producir bioaerosoles, salpicaduras o se trabaje con grandes cantidades. Se debe evitar o reducir el uso de material cortante o punzante. Además, se deben seguir unas correctas prácticas de higiene, lavado de manos, uso de guantes y ropa de trabajo; así como una eliminación adecuada de residuos.
Bibliografía
- A. Efstratiou, T. Lamagni. Epidemiology of Streptococcus pyogenes. University of Oklahoma Health Sciences Center. 2016.
- M. Díaz. Síndrome de shock tóxico neonatal por Streptococcus pyogenes. Reporte de caso y revisión de la literatura. Rev. Chil. Infect. 2007; 24(6): 493-496.
- M. Fariñas Salto, A. De la Huerga López, C. Menéndez Hernando, E. Sanz López. Sepsis neonatal tardía por Streptococcus pyogenes. Arch. Argent. Pediatr. 2011; 109(4): e85-e87.
- TC. Barnett, JN. Cole, T. Rivera-Hernandez, A. Henningham, JC. Paton, V. Nizet, MJ. Walker. Streptococcal toxins: role in pathogenesis and disease. Cellular Microbiology. 2015; 17(12): 1721–1741.
- Centers for Disease Control and Prevention (CDC). Group A Streptococcal (GAS) Disease. La escarlatina: Todo lo que debe saber. 2021.
- Centers for Disease Control and Prevention (CDC). Guideline for Isolation Precautions: Preventing Transmission of Infectious Agents in Healthcare Settings. 2019.
- Institut National de Recherche et de Sécurité. Exposition fortuite à un agent infectieux et conduite à tenir en milieu de travail, EFICATT. Streptococcus pyogenes. 2012.
- Institut National de Recherche et de Sécurité. INRS. Base d’OBservation des Agents Biologiques. Streptococcus pyogenes. 2022.
- Instituto Nacional de Seguridad y Salud en el Trabajo (INSST). Notas Técnicas de Prevención (NTP): 585, 689, 822, 858.
- Organización Panamericana de la Salud (OPS). ZOONOSIS Y ENFERMEDADES TRANSMISIBLES COMUNES AL HOMBRE Y A LOS ANIMALES. Volumen I. Bacteriosis y micosis. 3ª edición. 2003.
- Public Health Agency of Canada. Pathogen Safety Data Sheets and Risk Assessment. Streptococcus pyogenes. 2010.
- Servicio Riojano de Salud. Precauciones de aislamiento en centros sanitarios. 2008.
- The Center for Food Security and Public Health. Animal disease factsheets; Zoonotic Streptococcosis. 2020.