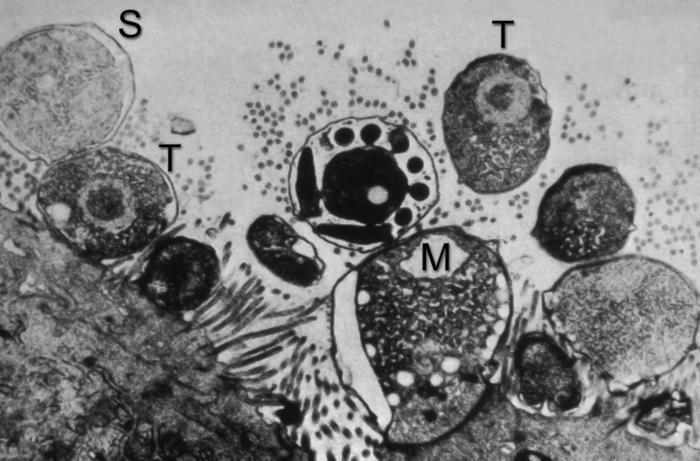
Cryptosporidium es un protozoo parásito intracelular, que pertenece al filo Apicomplexa y a la familia Cryptosporidiae.
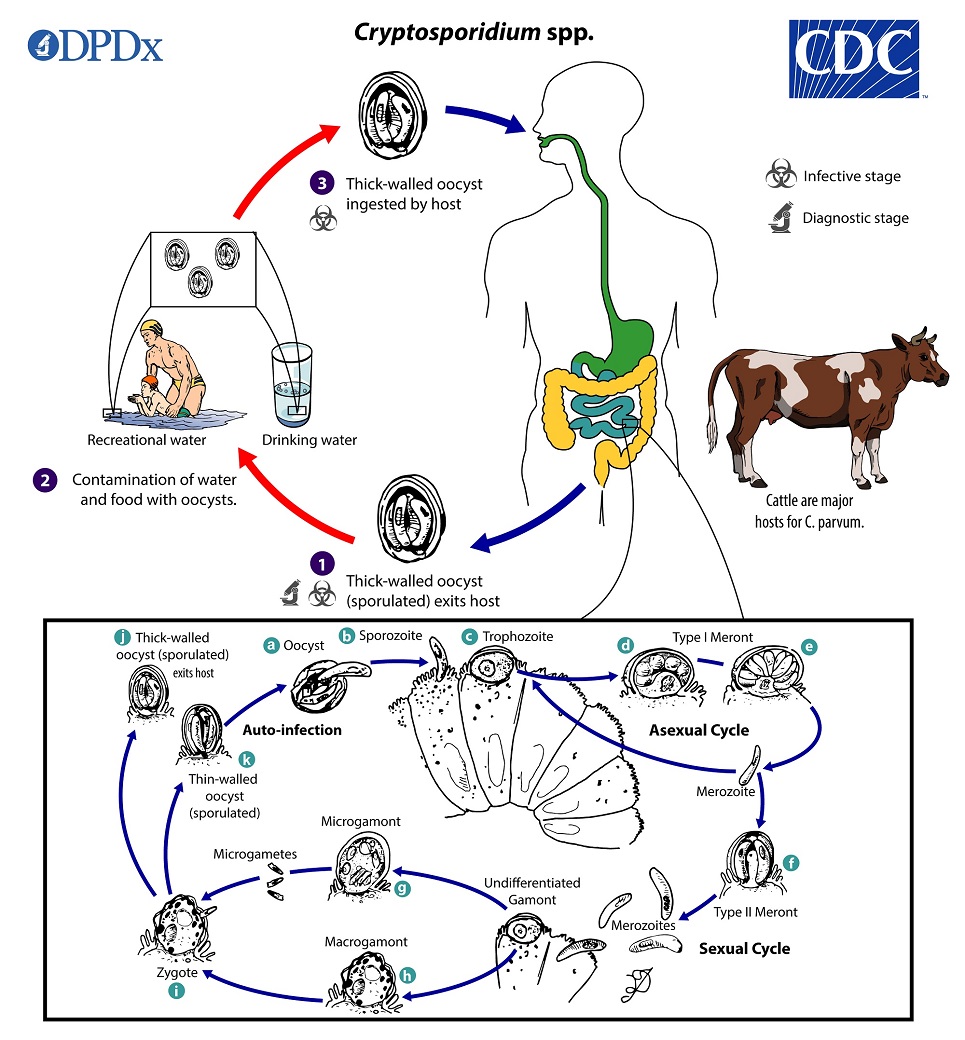
Su ciclo de vida se realiza en un único hospedador y dura aproximadamente dos días. Comienza cuando el ooquiste es ingerido por el hospedador, en el lumen intestinal se desenquista y libera los esporozoítos. Estos penetran en las células epiteliales del intestino y, muy excepcionalmente, en las del sistema respiratorio. Dentro de estas células se redondean y comienzan a crecer transformándose en trofozoítos. Al cabo de un tiempo, el núcleo de los trofozoítos se divide varias veces, transformándose en esquizonte (ciclo asexual). En el esquizonte se forman los merozoítos, que son liberados tras la rotura de la célula hospedadora.
Los merozoítos liberados penetran en el interior de nuevas células intestinales repitiendo el ciclo asexual. Al cabo de dos o más ciclos asexuales, los últimos merozoítos generados sufren una diferenciación sexual en la célula hospedadora transformándose en gametocitos (masculinos o microgametocitos flagelados y femeninos o macrogametocitos). Después se produce la fecundación en la célula hospedadora que contiene el macrogametocito (ciclo sexual). El cigoto resultante se desarrolla y da lugar a los ooquistes esporulados infectantes.
Los ooquistes son ovoides, miden de 4-7 micras (μm) y tienen cuatro esporozoítos en su interior. Pueden ser de dos tipos: de pared fina, que no salen al exterior y producen la autoinfección, o pueden generar una cubierta gruesa a su alrededor y salir al exterior con las heces.
Viabilidad, propagación y transmisión
Reservorio
Humanos, agua, suelo y vegetación.
Hospedadores
Humanos.
Dosis Infectiva Mínima (DIM)
La dosis infecciosa depende del estado inmune del hospedador, siendo los inmunodeficientes mucho más susceptibles. En voluntarios adultos sanos se han documentado distintas dosis infecciosas. Sin embargo, la dosis infecciosa para humanos puede ser de tan solo 10 ooquistes.
Supervivencia ambiental
Los ooquistes se encuentran normalmente en el agua (agua de ríos, de lagos, de mar, de bebida y de uso recreativo: piscinas, spas, etc.), en el suelo, en la vegetación y en los alimentos o superficies contaminadas con heces.
Pueden permanecer viables e infecciosos durante varios meses en el agua dulce y salada, en las heces, en el suelo y en superficies frías y húmedas. También pueden sobrevivir casi una semana en la mayoría de los congeladores caseros (a temperatura superior a -20 ºC), pero se inactivan con la radiación solar o la desecación.
Formas de resistencia
El ooquiste es resistente a algunos desinfectantes como: cloro a 80 partes por millón (ppm) durante 30 min, peróxido de hidrógeno al 3 %, ácido peracético, fenol, glutaraldehído al 2 %, ortoftaldehído (OPA) y etanol al 70 %.
Mecanismo de propagación y transmisión
La transmisión se produce principalmente por la ingesta de agua o alimentos crudos contaminados con los ooquistes, como: leche o sidra sin pasteurizar, ostras, frutas y hortalizas.
En ambientes laborales se da principalmente la transmisión directa de persona a persona por vía fecal-oral, o indirecta por fómites, al tocar superficies u objetos contaminados con heces, como: juguetes, accesorios de baño, cambiadores y cubos de pañales, etc.
Otras formas de transmisión, menos frecuentes, que se pueden dar principalmente en trabajos de laboratorio, son el contacto con bioaerosoles o gotitas aerosolizadas con el ooquiste y la inoculación percutánea accidental.
La principal fuente de transmisión son las heces de la persona con los ooquistes infectantes. La liberación de estos se produce desde que comienzan los síntomas hasta semanas después del cese de los mismos (unos 50 días después).
La mayor transmisión se da en zonas con malas condiciones higiénicas (deficiente sistema de saneamiento); afecta normalmente a niños menores de cinco años y a inmunodeprimidos. También produce casos de enfermedad nosocomial. En los países de clima tropical, es más frecuente en los meses cálidos y húmedos, mientras que, en los de clima templado, como España, es más frecuente en otoño y en invierno.
Vías de entrada
Digestiva.
Distribución geográfica
Mundial.
Efectos sobre la salud
Grupo de riesgo
2
(Ver Anexo II RD 664/1997 )Infección
Criptosporidiosis: infección que cursa con una amplia gama de manifestaciones, desde formas asintomáticas hasta manifestaciones graves que amenazan la vida. El período de incubación tiene un promedio de 7 días, pero puede variar de 2 a 10 días. Normalmente afecta al intestino delgado y el síntoma más frecuente es la diarrea acuosa, que puede estar acompañada de dolor abdominal, febrícula, náuseas, vómitos, mialgia, flatulencia, anorexia, malestar, deshidratación, pérdida de peso y fatiga. Estos síntomas suelen ser de corta duración (1 a 3 semanas) en personas inmunocompetentes; pero en personas inmunocomprometidas pueden ser crónicos, más severos y extraintestinales, pudiendo afectar a los conductos biliares y pancreáticos, el estómago y el tracto respiratorio (criptosporidiosis pulmonar o traqueal).
Más del 90 % de las infecciones en individuos inmunocompetentes son causadas por C. parvum y C. hominis.
Efectos alérgicos (Ver Anexo II RD 664/1997 ) / (Ver Allergen )
No se han descrito
Efectos tóxicos (Ver Anexo II RD 664/1997 )
No se han descrito
Efectos cancerígenos (Ver International Agency for Research On Cancer - IARC )
No se han descrito
Efectos en la maternidad
No se han descrito
Enfermedad
| CIE-10 | Nombre | Enfermedad de Declaración Obligatoria |
|---|---|---|
| A07.2 | Criptosporidiosis | Sí |
Actividades laborales con riesgo
Clasificación Nacional de Actividades Económicas (CNAE)
| CNAE 2009 | Descripción |
|---|---|
| E3600 | Captación, depuración y distribución de agua |
| E3700 | Recogida y tratamiento de aguas residuales |
| E3811 | Recogida de residuos no peligrosos |
| N7210 | Investigación y desarrollo experimental en ciencias naturales y técnicas |
| O8123 | Otras actividades de limpieza |
| O8130 | Actividades de jardinería |
| P8424 | Orden público y seguridad |
| P8425 | Servicios de extinción de incendios |
| Q8510 | Educación preprimaria |
| Q8520 | Educación primaria |
| R8610 | Actividades hospitalarias |
| R8621 | Actividades de medicina general y de medicina familiar y comunitaria |
| R8622 | Actividades de otras especialidades médicas |
| R8699 | Otras actividades sanitarias n.c.o.p. |
| R8710 | Asistencia en establecimientos residenciales con cuidados sanitarios |
| R8720 | Asistencia en establecimientos residenciales para personas que padecen una enfermedad mental o una drogodependencia o que han recibido un diagnóstico al respecto |
| R8731 | Asistencia en establecimientos residenciales para personas mayores |
| R8732 | Asistencia en establecimientos residenciales para personas con discapacidad física |
| R8811 | Actividades de servicios sociales sin alojamiento para personas mayores |
| R8812 | Actividades de servicios sociales sin alojamiento para personas con discapacidad |
| R8891 | Actividades de cuidado diurno de niños |
| S9141 | Actividades de los jardines botánicos y los parques zoológicos |
| S9329 | Actividades recreativas y de entretenimiento n.c.o.p. |
Clasificación Nacional de Ocupaciones (CNO)
| CNO 2011 | Descripción |
|---|---|
| 2112 | Otros médicos especialistas |
| 2121 | Enfermeros no especializados |
| 2122 | Enfermeros especializados (excepto matronos) |
| 3132 | Técnicos en instalaciones de tratamiento de residuos, de aguas y otros operadores en plantas similares |
| 3313 | Técnicos en anatomía patológica y citología |
| 3314 | Técnicos en laboratorio de diagnóstico clínico |
| 5611 | Auxiliares de enfermería hospitalaria |
| 5612 | Auxiliares de enfermería de atención primaria |
| 5622 | Técnicos de emergencias sanitarias |
| 5629 | Trabajadores de los cuidados a las personas en servicios de salud no clasificados bajo otros epígrafes |
| 5710 | Trabajadores de los cuidados personales a domicilio |
| 5721 | Cuidadores de niños en guarderías y centros educativos |
| 5722 | Cuidadores de niños en domicilios |
| 5992 | Bañistas-socorristas |
| 9229 | Otro personal de limpieza |
| 9441 | Recogedores de residuos |
| 9442 | Clasificadores de desechos, operarios de punto limpio y recogedores de chatarra |
| 9443 | Barrenderos y afines |
Prevención y control
Desinfectantes
Óxido de etileno, amonio al 5 % durante 18 horas, peróxido de hidrógeno a más del 6 %, ozono a 1 ppm durante al menos un tiempo de contacto de 5 minutos.
Inactivación física
La inactivación de los ooquistes se produce con temperaturas superiores a 72 ºC durante al menos 1 minuto o con temperatura de 45 ºC durante 10 minutos; también con la congelación a temperaturas inferiores a -20 ºC durante al menos 5 días o a -72 ºC durante algunos segundos; con la radiación UV, la radiación ionizante y la desecación.
Antimicrobianos
Nitazoxanida, paromomicina, azitromicina, espiramicina, letrazuril y terapia antirretroviral.
Vacunación
No disponible
Medidas preventivas generales
Control higiénico-sanitario de las aguas de bebida y de uso recreativo según la legislación específica.
Diseño adecuado de los locales de trabajo, con superficies impermeables, lisas y fáciles de limpiar. Limpieza y desinfección periódica de los lugares de trabajo, instalaciones y equipos.
Manipulación y eliminación adecuada de residuos (heces). En caso de utilizar para riego las aguas residuales y para abono los lodos y el estiércol, cumplir la legislación específica en relación con la utilización de los mismos.
Implantar técnicas o procedimientos de trabajo que eviten la generación de bioaerosoles y salpicaduras.
Control de vectores (desratización y desinsectación).
Adecuadas medidas de higiene en el puesto de trabajo: no comer ni beber con las manos sucias; lavado frecuente de manos con agua y jabón (tener en cuenta que los ooquistes resisten las soluciones hidroalcohólicas), después del contacto con animales o materiales contaminados, después de quitarse los guantes, antes de las comidas y al final de la jornada. Utilizar ropa de trabajo y equipos de protección individual.
Precauciones en centros sanitarios
En centros sanitarios, hospitalarios y veterinarios, adoptar las Precauciones Estándar. Además, las Precauciones por Contacto en la atención de pacientes con pañales o incontinentes durante la duración de la enfermedad o para controlar brotes institucionales (10).
EPI
Protección de las manos: guantes de protección frente a microorganismos para manipular especímenes o materiales que pueden estar contaminados.
Protección respiratoria: mascarillas autofiltrantes tipo FFP2, preferiblemente FFP3, o máscaras con filtro P2 o P3 para operaciones en las que se generen bioaerosoles.
Protección ocular: gafa de protección de montura universal en caso de riesgo de contacto accidental mano/guante contaminado-ojo, o pantalla de protección facial (símbolo de marcado en montura: 3) en caso de riesgo de exposición a salpicaduras.
Seguridad en laboratorio
Nivel de contención: 2
El principal riesgo es la ingesta accidental de los ooquistes a través de las manos o guantes contaminados, la inoculación accidental y el contacto con bioaerosoles o gotitas aerosolizadas.
Las muestras o especímenes más peligrosos son las heces, las biopsias de epitelio intestinal, las muestras ambientales de agua y suelo contaminadas.
Se requieren las prácticas y la contención de un nivel 2 de bioseguridad para manipular las muestras o los especímenes contaminados y los cultivos del agente. Se debe trabajar dentro de una cabina de seguridad biológica en caso de que se generen bioaerosoles o se trabaje con grandes volúmenes de muestra; se debe evitar o reducir al mínimo el empleo de material cortante o punzante y se deben seguir unas correctas prácticas de higiene: lavado de manos y uso de guantes y ropa de trabajo. Además, se debe implantar una adecuada gestión y eliminación de los residuos contaminados.
Se deberían tomar medidas adicionales cuando se trabaje con grandes concentraciones del agente o volúmenes de muestras infecciosas.
Bibliografía
- Siegel JD, Rhinehart E, Jackson M, Chiarello L, and the Healthcare Infection Control Practices Advisory Committee. Guideline for Isolation Precautions: Preventing Transmission of Infectious Agents in Healthcare Settings. Actualizado 2019.
- Agence nationale de sécurite sanitaire de l’alimentation de environnement et du travail (anses). Fiche de description de danger biologique transmissible par les aliments. Cryptosporidium spp. 2011.
- Centers for Disease Control and Prevention (CDC). Parasites. Cryptosporidiosis. 2016
- Centers for Disease Control and Prevention (CDC). Biosafety in Microbiological and Biomedical Laboratories. 6th edition. 2020.
- Institut National de Recherche et de Sécurité (INRS). BAse d'OBservation des Agents Biologiques.
- Instituto Nacional de Seguridad y Salud en el Trabajo (INSST). Notas Técnicas de Prevención. NTP: 689, 821, 858, 901,1020.
- Ministerio de Defensa. Monografías del Sistema de Observación y Prospectiva Tecnológica de la Defensa (SOPT). De¬tección e identificación de agentes de guerra biológica: Estado del arte y ten¬dencia futura. 2010.
- Organización Panamericana de la Salud (OPS). ZOONOSIS Y ENFERMEDADES TRANSMISIBLES COMUNES AL HOMBRE Y A LOS ANIMALES. Volumen III. Parasitosis 3ª edición. 2003.
- Public Health Agency of Canada. Pathogen Safety Data Sheets and Risk Assessment. Cryptosporidium parvum. 2011.
- Servicio Riojano de Salud. Precauciones de aislamiento en centros sanitarios. 2008.
- Sociedad Española de Enfermedades Infecciosas y Microbiología Clínica (SEIMC). Cryptosporidium y criptosporidiosis.
- The Center for Food Security and Public Health; Iowa State University Animal disease factsheets. Cryptosporidiosis. 2018.
- World Health Organization (WHO). Risk Assessment of Cryptosporidium in Drinking Water. 2009.